एपस्टीन बर वायरस को एंटीबॉडी जो दिखाता है। एपस्टीन-बार वायरस: लक्षण और उपचार, बच्चों में अभिव्यक्तियाँ।
प्रश्न: एपस्टीन-बार आईजीआर वायरस का सकारात्मक अर्थ क्या है?
दानिला पूछती है:
05 नवंबर, 19:05, 2013
"एपस्टीन-बार आईजीजी पॉजिटिव वायरस" शब्द का क्या अर्थ है?
यह समझने के लिए कि "एपस्टीन-बार आईजीआर वायरस पॉजिटिव" शब्द का क्या अर्थ है, आपको यह जानना होगा कि डॉक्टर और प्रयोगशाला कार्यकर्ता इसमें क्या अर्थ रखते हैं। उदाहरण के लिए, संयोजन "आईजीजी" आईजीजी की वर्तनी का एक छोटा और कुछ विकृत संस्करण है। और टाइप जी इम्युनोग्लोबुलिन के लिए IgG पदनाम स्वीकार किया जाता है। मानव शरीर में, केवल पांच प्रकार के एंटीबॉडी का उत्पादन किया जाता है, जिन्हें IgG, IgM, IgA, IgD, IgE नामित किया जाता है। जब आईजीजी लिखा जाता है, तो इसका मतलब है कि हम इस प्रकार के एंटीबॉडी के बारे में बात कर रहे हैं। ये आईजीजी एंटीबॉडी प्रोटीन संरचनाएं हैं जो प्रतिरक्षा प्रणाली की कोशिकाओं को नष्ट करने के लिए पैदा करती हैं।
इसलिए, "igg" का अर्थ केवल इस प्रकार के एंटीबॉडी का निर्धारण एपस्टीन-बार वायरस से है। और पूरे वाक्यांश "एपस्टीन-बार आईजीआर वायरस पॉजिटिव" का मतलब है कि किसी व्यक्ति में किसी भी तरह का एंटीबॉडी है जैसे कि आईजीजी से माइक्रोब।
आईजीजी को एंटीजन नामक वायरस के विभिन्न भागों द्वारा उत्पादित किया जाता है। उदाहरण के लिए, एपस्टीन-बार वायरस के लिए निम्नलिखित IgG वेरिएंट मौजूद हैं:
- वीसीए कैप्सिड एंटीजन (एंटी-आईजीजी-वीसीए) के लिए आईजीजी एंटीबॉडी;
- प्रारंभिक ईए एंटीजन (आईजीजी-ईए) के लिए आईजीजी एंटीबॉडी;
- EBG परमाणु प्रतिजन (एंटी- IgG-NA) के लिए IgG एंटीबॉडी।
एंटी-आईजीजी-वीसीए के निर्धारण के लिए एक सकारात्मक परीक्षण का मतलब है कि व्यक्ति वायरस के संपर्क में था और इससे संक्रमित था। यह याद रखना चाहिए कि वायरस शरीर में प्रवेश करने के बाद, यह कभी उत्सर्जित नहीं होता है, लेकिन जीवन के लिए एक व्यक्ति में रहता है। इसके अलावा, वायरस व्यक्ति को बिल्कुल भी परेशान नहीं कर सकता है, जो कि स्पर्शोन्मुख गाड़ी के रूप में है। हालांकि, शरीर में वायरस की पहली पैठ के जवाब में, आईजीजी-वीसीए एंटीबॉडी उस पर निर्मित होते हैं, जो मानव शरीर में अपने जीवन के बाकी हिस्सों में संग्रहीत होते हैं और केवल संकेत देते हैं कि अतीत में माइक्रोब के साथ संपर्क था। एक जीर्ण क्लिनिक के अभाव में सकारात्मक परिणाम एंटी-आईजीजी-वीसीए के विश्लेषण का अर्थ है कि व्यक्ति एपस्टीन-बार वायरस का एक स्पर्शोन्मुख वाहक है।
एंटी-आईजीजी-ईए के लिए एक सकारात्मक परिणाम इंगित करता है कि एक व्यक्ति को एपस्टीन-बार वायरस के कारण एक पुराने संक्रमण है।
एंटी-आईजीजी-एनए के लिए एक सकारात्मक परीक्षा परिणाम का मतलब है कि कुछ समय पहले एक व्यक्ति एपस्टीन-बार वायरस से संक्रमित था, लेकिन विकसित नहीं हुआ था
एपस्टीन-बार वायरस। इसके अलावा, मानव हर्पीज टाइप 4 वायरस के रूप में जाना जाता है, सबसे आम मानव वायरस में से एक है। यह नासॉफिरिन्क्स की उपकला कोशिकाओं में और बी-लिम्फोसाइट्स (सफेद रक्त कोशिका सफेद रक्त कोशिकाओं का एक प्रकार) में सबसे अधिक भाग के लिए बसता है। संक्रमण का स्रोत एक बीमार व्यक्ति है, साथ ही रोग के मिटाए हुए रूप वाले रोगी भी हैं। ट्रांसमिशन (उदाहरण के लिए, चुंबन) छोटी बूंद विधि होती है, लेकिन अक्सर लार के साथ, रक्त आधान द्वारा संचरण की संभावना। संक्रमण के क्षण से बीमारी के पहले संकेतकों (ऊष्मायन अवधि) तक, औसतन 30 से 50 दिन गुजरते हैं। अधिकांश लोग EBV से संक्रमित हैं, लेकिन उनके पास कोई विशिष्ट लक्षण नहीं हैं। एपस्टीन-बार वायरल संक्रमण की अभिव्यक्तियां कई-पक्षीय हैं। जिन रोगों के साथ वह जुड़ा हुआ है, वे बहुत सारे हैं। सबसे अधिक बार, एपस्टीन-बार वायरस संक्रामक मोनोन्यूक्लिओसिस, क्रोनिक थकान सिंड्रोम की उत्पत्ति की एक स्थिति है। हाल ही में, कुछ ऑन्कोलॉजिकल प्रक्रियाओं (नासॉफिरिन्जियल कार्सिनोमा, लिम्फोमा, आदि) के विकास में वीईबी की भागीदारी की पुष्टि करने वाले अधिक से अधिक सबूत हैं।
संक्रामक मोनोन्यूक्लिओसिस उच्च शरीर के तापमान, टॉन्सिलिटिस के संकेतकों की एक त्रय द्वारा विशेषता, लिम्फ नोड्स में वृद्धि; यकृत और प्लीहा। क्रोनिक थकान सिंड्रोम को स्पष्ट बीमारियों या अन्य परिस्थितियों की अनुपस्थिति में लगातार स्वस्थ लोगों में निरंतर थकान और कम प्रदर्शन की विशेषता है जो इस स्थिति को जन्म दे सकता है। इसके साथ ही, ऊंचा शरीर का तापमान (38 डिग्री तक), क्रोनिक ग्रसनीशोथ, लिम्फ नोड्स में वृद्धि, मांसपेशियों और जोड़ों में दर्द और नींद की गड़बड़ी को नोट किया जा सकता है।
मुझे एपस्टीन बर्र वायरस परीक्षण की आवश्यकता क्यों है?
गर्भावस्था की योजना बनाते समय, शरीर में दाद के संक्रमण की उपस्थिति के लिए एक व्यापक परीक्षा से गुजरना पड़ता है, साथ ही टाइप 4 (ईबीवी) के दाद, और एक डॉक्टर की देखरेख में पर्याप्त उपचार का संचालन करना होता है। यह इस तथ्य के कारण है कि गर्भवती महिलाओं के लिए स्थिति अधिक भयानक है, उस समय जब गर्भावस्था से पहले महिला का वीईबी के साथ कोई संपर्क नहीं था, अगर महिला की पहले इस वायरस के साथ बैठक हुई थी। इस वायरस के साथ शरीर का पहला परिचित, यदि यह गर्भावस्था के दौरान होता है, तो गर्भावस्था के दौरान और बच्चे के गठन के लिए अपूरणीय क्षति हो सकती है।
एपस्टीनबियर वायरस वायरस के लिए टेस्ट, धन्यवाद जिससे मानव शरीर में एपस्टीनबियर वायरस की उपस्थिति का पता लगाना संभव है, ये हैं:
एन्टीस्टीन-बार वायरस के लिए एंजाइम-लिंक्ड इम्युनोसॉरबेंट परख एंटीबॉडीज आईजीजी, आईजीएम से कैप्सिड एंटीजन (वीसीए), आईजीजी से शुरुआती एंटीजन (ईए) और आईजीजी से परमाणु एंटीजन (ईबीएनए) का पता लगाने के साथ।
एपस्टीन-बार वायरस एलिसा क्या है? यह एक प्रयोगशाला अध्ययन है जिसमें, विशेष जैव रासायनिक प्रतिक्रियाओं के साथ, रक्त में इम्युनोग्लोबुलिन (या एंटीबॉडी) की सामग्री का निर्धारण करना संभव है।
एपस्टीन-बार वायरस परीक्षण में इम्युनोग्लोबुलिन (एंटीबॉडी) क्या हैं? ये प्रोटीन होते हैं जो रक्त कोशिकाओं द्वारा निर्मित होते हैं। जब एक या किसी अन्य संक्रमण का एक रोगज़नक़ (एंटीजन) मानव शरीर में प्रवेश करता है, तो इम्युनोग्लोबुलिन इसे (एक जटिल रूप) बांधते हैं और थोड़ी देर बाद वे इसे बेअसर कर देते हैं। कितने अलग-अलग रोगाणुओं, वायरस और विषाक्त पदार्थ हैं, इसलिए कई अलग-अलग इम्युनोग्लोबुलिन मौजूद हैं। रक्त के साथ मिलकर, वे हमारे शरीर के सबसे दूर के कोनों के अलावा हर जगह घुसने में सक्षम होंगे और हर जगह हमलावरों से आगे निकल जाएंगे।
एपस्टीन-बार वायरस परीक्षण में एंटीजन (वीसीए) को कैप्सिड करने के लिए आईजीएम एंटीबॉडी क्या हैं? एपस्टीन-बार वायरस कैप्सिड एंटीजन कॉम्प्लेक्स के IgM वर्ग के एंटीबॉडी तीव्र संक्रमण की विशेषता है। वे रोग के प्रारंभिक चरण में दिखाई देते हैं और तीव्र प्राथमिक संक्रमण की शुरुआत से 4 से 6 सप्ताह के भीतर गायब हो जाते हैं। संक्रमण के पुनर्सक्रियन (पाठ्यक्रम के फिर से शुरू होने) के दौरान इस प्रकार के एंटीबॉडी का भी पता लगाया जाता है।
एपस्टीन-बार वायरस परीक्षण में एंटीजन (वीसीए) को कैप्सिड करने के लिए आईजीजी एंटीबॉडी क्या हैं? VCA IgM के लगभग तुरंत बाद VCA IgG दिखाई देता है और संक्रमण के तीव्र चरण में लगभग सभी रोगियों में पाया जाता है। पुनर्प्राप्ति के अंत में, VCA IgG को जीवन के लिए बनाए रखा जाता है। जब संक्रमण को पुन: सक्रिय किया जाता है, तो इन एंटीबॉडी की मात्रा बढ़ जाती है।
एपस्टीन-बार वायरस परीक्षण में शुरुआती एंटीजन (ईए) के लिए आईजीजी एंटीबॉडी क्या हैं? प्रारंभिक एंटीजन (ईए) में दिखाई देते हैं प्रारंभिक चरण तीव्र प्राथमिक संक्रमण में वायरस का जीवन चक्र, और एपस्टीन वायरस संक्रमण, त्वचा के पुनर्सक्रियन के साथ। तीव्र संक्रामक मोनोन्यूक्लिओसिस में शुरुआती एंटीजन के लिए आईजीजी वर्ग के एंटीबॉडी संक्रमण के 1 और 2 वें सप्ताह में दिखाई देते हैं और 3-4 (6 से ऊपर) महीनों के बाद औसतन गायब हो जाते हैं। आमतौर पर, एपस्टीन-बार वायरस परख में प्रारंभिक एपस्टीन-बार वायरस एंटीजन के लिए एंटीबॉडी की उपस्थिति तीव्र संक्रमण की विशेषता है।
परमाणु प्रतिजन (EBNA) के लिए IgG एंटीबॉडी क्या हैं? एपस्टीन-बार वायरस के लिए विश्लेषण में ये एंटीबॉडी एपस्टीन-बार वायरस के पिछले संक्रमण (तथाकथित पिछले संक्रमण) का एक संकेतक हैं। आईजीजी श्रेणी के परमाणु प्रतिजन (IgG-EBNA एंटीबॉडी) के एंटीबॉडी संक्रमण की शुरुआत के 4-6 महीने बाद दिखाई देते हैं, साथ ही मिटाए गए रूप में, और फिर, कम मात्रा में, जीवन के लिए पाए जाते हैं। वे 50% से अधिक किशोरों और 90% से अधिक वयस्कों में पाए जा सकते हैं। एपस्टीन-बार वायरस परख में आईजीजी-ईबीएनए एंटीबॉडी तीव्र संक्रमण के बीच देर से पाए जाते हैं, स्पर्शोन्मुख संक्रमण और पुनर्सक्रियन और जीर्ण संक्रमण के बीच।
एपस्टीन-बार वायरस वायरस के विश्लेषण के परिणाम को कैसे समझा जाए?
जब एपस्टीन-बार वायरस के लिए एक विश्लेषण के एलिसा को परिभाषित करते हैं, तो यह ध्यान में रखना चाहिए कि इस तरह के विश्लेषण को संचालित करने वाली किसी भी प्रयोगशाला के अपने सामान्य संकेतक (तथाकथित संदर्भ मूल्य) हैं। उन्हें फॉर्म पर इंगित किया जाना चाहिए। यदि एंटीबॉडी स्तर थ्रेशोल्ड मान से नीचे है, नकारात्मक परिणामदहलीज के ऊपर सकारात्मक।
एपस्टीन बर्र वायरस डीएनए का पता लगाने के लिए पॉलिमरेज़ चेन रिएक्शन।
वायरस डीएनए क्या है? यह अच्छी तरह से ज्ञात डीऑक्सीराइबोन्यूक्लिक एसिड के लिए आता है। यह वायरस में निहित है और इसकी वंशानुगत जानकारी का वाहक है। डीएनए के लिए, उंगलियों के निशान के लिए, एक वायरस को दूसरे के साथ भ्रमित करना अवास्तविक है।
एपस्टीन-बार वायरस के लिए पीसीआर विश्लेषण क्या है? संक्रामक रोगों की प्रयोगशाला निदान के लिए यह एक हाइपरसेंसिटिव विधि है। यह अध्ययन के लिए ली गई सामग्री में डीएनए या आरएनए के संक्रमण के रोगज़नक़ का पता लगाने पर आधारित है (यह संभव रक्त, मूत्र, एमनियोटिक द्रव, थूक, लार, आदि है)। एपस्टीन बर वायरस के पीसीआर निदान के लिए, शिरापरक रक्त सबसे अधिक बार अध्ययन के लिए सामग्री है।
एपस्टीन-बार वायरस विश्लेषण के परिणाम को कैसे समझा जाए? ज्यादातर मामलों में पीसीआर एक सकारात्मक (उपलब्ध रोगज़नक़) या एक नकारात्मक परिणाम (कोई रोगज़नक़) नहीं देता है। एपस्टीन बर वायरस के लिए पीसीआर विश्लेषण भी वायरस की एक नगण्य राशि की मान्यता देता है।

उस समय जब एपस्टीन-बार वायरस के लिए ऐसा विश्लेषण निर्धारित है? एपस्टीन बर वायरस का पीसीआर निदान संक्रमण के तीव्र चरण की पुष्टि करने का एक अतिरिक्त तरीका है। किसी पुराने या पुराने संक्रमण के निदान के लिए पीसीआर का उपयोग आवश्यक नहीं है। पीसीआर परीक्षण नवजात शिशुओं में इस संक्रमण का पता लगाने के लिए विशेष रूप से उपयोगी है, जबकि एलिसा अध्ययन प्रतिरक्षा प्रणाली की अपरिपक्वता के कारण असंक्रामक हैं।
एपस्टीन-बार वायरस के लिए एलिसा और पीसीआर assays के लिए तैयारी: अध्ययन के लिए विशिष्ट तैयारी आवश्यक नहीं है। खाली पेट पर रक्त दान करने की आवश्यकता है; वसायुक्त भोजन खाने से बचने के लिए जल्द ही।
एटियलजि। संक्रामक मोनोन्यूक्लिओसिस एपस्टीन-बार वायरस (ईबीवी) के कारण होता है और बुखार, नशा, सामान्यीकृत लिम्फैडेनोपैथी और यकृत और प्लीहा के इज़ाफ़ा की विशेषता है। आज वैज्ञानिक सबूत हैं जो हमें इस बीमारी को पॉलीटियोलॉजिकल के रूप में विचार करने की अनुमति देते हैं, जो विभिन्न दाद वायरस (साइटोमेगालोवायरस, मानव हर्पीस वायरस टाइप 6) के कारण होता है। साक्ष्य हर्पीस वायरस मोनोन्यूक्लिओसिस के मिश्रित रूपों से प्राप्त किया गया है: एपस्टीन-बार वायरस + साइटोमेगालोवायरस, एपस्टीन-बार वायरस + मानव हर्पीस वायरस टाइप 6।
ईबीवी श्वसन तंत्र, पाचन तंत्र, जननांगों के श्लेष्म झिल्ली के उपकला कोशिकाओं को प्रभावित करता है, साथ ही विशेष रूप से बी-लिम्फोसाइटों में प्रतिरक्षा प्रणाली की कोशिकाएं। वायरस का संचरण जैविक तरल पदार्थ और स्राव के माध्यम से होता है: रक्त, मूत्र, लार, लैक्रिमल तरल पदार्थ, स्तन का दूध, एमनियोटिक द्रव, योनि स्राव। वीईबी को एयरबोर्न ट्रांसमिशन की भी विशेषता है।
रोगजनन। प्राथमिक एपस्टीन-बार वायरल संक्रमण और संक्रमण के पुनर्सक्रियन हैं। ज्यादातर मामलों में, प्राथमिक संक्रमण को स्पर्शोन्मुख सेरोकॉनवर्सन की विशेषता होती है या हल्के कैटरल लक्षणों द्वारा प्रकट होता है। 10-20% में, प्राथमिक संक्रमण प्रकट संक्रामक मोनोन्यूक्लिओसिस के रूप में होता है, बाद में 15-25% मामलों में संक्रमण का एक पुराना या आवर्तक कोर्स नोट किया जाता है। संक्रमण की निरंतरता प्रतिरक्षा की कमी की घटना की ओर ले जाती है, जो रोगजनक पृष्ठभूमि है जो "अक्सर बीमार बच्चों" की आकस्मिकता का निर्माण करती है।
वायरस ऑरोफरीनक्स और ऊपरी श्वसन पथ के श्लेष्म झिल्ली के उपकला में प्रवेश करने के बाद, लिम्फोसाइट्स संक्रमित हो जाते हैं। उपकला कोशिकाओं और लिम्फोसाइटों के संक्रमण में कुछ अंतर हैं। उपकला कोशिकाओं में, विषाणु बड़ी संख्या में विषाणुओं, उपकला कोशिका लाइसोसोम के गठन के साथ पूरी तरह से प्रतिकृति से गुजरता है, इसके बाद पड़ोसी कोशिकाओं का संक्रमण होता है। जब बी-लिम्फोसाइट्स संक्रमित होते हैं, तो केवल कुछ प्रतिशत कोशिकाओं में वायरस प्रतिकृति करता है, और बाकी हिस्सों में यह एक अव्यवस्थित स्थिति में होता है। सबसे अधिक अध्ययन बी-लिम्फोसाइटों के साथ ईबीवी की बातचीत का तंत्र है। वायरस सुपरकैप्सिड में ग्लाइकोप्रोटीन कॉम्प्लेक्स होते हैं - gp350, 85, 25, और 42। बी-लिम्फोसाइट्स के साथ बातचीत करते समय, अग्रणी भूमिका जीवी 50 कॉम्प्लेक्स द्वारा निभाई जाती है, जो संरचना में सी 3 डीजी कॉम्प्लेक्स के घटक के समान है और बी-लिम्फोसाइट की सतह पर सीडी 21 अणु के साथ बातचीत करती है। इसका रिसेप्टर। इस इंटरैक्शन के माध्यम से, सेल को वायरस का आसंजन और एंडोसाइटोसिस की शुरुआत हासिल की जाती है। कोशिका झिल्ली में वायरस के प्रवेश के लिए, एचएलए वर्ग 2 अणु की β-श्रृंखला के साथ शेष ग्लाइकोप्रोटीन परिसरों की बातचीत आवश्यक है, जबकि उपकला कोशिकाओं के साथ वायरस की बातचीत के लिए, g585,25 आवश्यक है, जिसके लिए उन पर एक विशेष रिसेप्टर मौजूद है।
संक्रमण के प्रारंभिक चरण में, लिम्फोसाइटों में वायरस की दृढ़ता के साथ पुरानी ईबीवी संक्रमण के विकास के साथ टी और एनके कोशिकाओं का संक्रमण संभव है। वीईबी की क्षमता बनी रहने के बावजूद, इसकी उच्च प्रतिरक्षा के बावजूद, यह इंगित करता है कि वायरस ने प्रतिरक्षा प्रतिक्रिया से बचने के लिए एक तंत्र विकसित किया है। अमीनो एसिड अनुक्रम में व्यक्त EBV प्रोटीन BCRF-1, साइटोकाइन IL-10 के साथ मेल खाता है और इसकी नकल करता है, जिससे परिधीय मोनोम्यूक्लियर कोशिकाओं द्वारा INF-synth के संश्लेषण के दमन में योगदान होता है। उनके द्वारा व्यक्त किया गया एक अन्य BARF-1 प्रोटीन IL-1 के लिए घुलनशील रिसेप्टर के रूप में कार्य करता है और, इसे बांधकर IFN protein गतिविधि को अवरुद्ध करता है। यह सुनिश्चित करता है कि वायरस तीव्र संक्रमण और इसके पुनर्सक्रियन के दौरान प्रतिरक्षा निगरानी से बच जाता है। इस प्रकार, ईबीवी संक्रमण को इंटरफेरॉन के गठन के उल्लंघन के साथ प्रतिरक्षा प्रणाली की एक बीमारी माना जाता है, और वायरस का प्रतिरक्षात्मक प्रभाव माध्यमिक वनस्पति की सक्रियता की ओर जाता है, प्रक्रिया में विभिन्न अंगों को शामिल करता है।
संक्रामक मोनोन्यूक्लिओसिस के लिए, थाइमस ग्रंथि, तिल्ली के ऊतक के अर्क के लिए लिम्फोसाइटों के ऑटोसेंसिटाइजेशन, और देशी और विकृत डीएनए की तैयारी विशिष्ट है। वायरस न केवल लिम्फोसाइटों और नासोफेरींजल क्षेत्र की उपकला कोशिकाओं में बनी रहती है, बल्कि अन्य कोशिकाओं को संक्रमित करने में भी सक्षम है: टी-लिम्फोसाइट्स, मैक्रोफेज, न्यूट्रोफिल, संवहनी उपकला कोशिकाएं। संक्रमित बी-लिम्फोसाइट्स को एपोप्टोसिस से बचाने के लिए, वायरस इन कोशिकाओं के प्रसार को बढ़ाता है, बी-कोशिकाओं की एक नई पीढ़ी में अव्यक्त रूप में एपस्टीन-बार वायरस के नरसंहार होते हैं, जिसके परिणामस्वरूप वायरस शरीर में लंबे समय तक बना रह सकता है, जिससे एक प्रतिरक्षाविहीनता पैदा होती है।
वीईबी से जुड़े संक्रामक मोनोन्यूक्लिओसिस विभिन्न अंगों और प्रणालियों से जुड़ी जटिलताओं का कारण बन सकता है, लेकिन यह वायरस मुख्य रूप से श्लेष्म झिल्ली के एक जोरदार विकसित लिम्फोइड सिस्टम के साथ जठरांत्र संबंधी मार्ग के उपकला को प्रभावित करता है; ऑटोइम्यून क्रोनिक गैस्ट्र्रिटिस के रोगजनन में ईबीवी संक्रमण की रोग संबंधी भूमिका साबित हुई है।
एपस्टीन-बार वायरस की शुरूआत के लिए एक प्रभावी प्रतिरक्षा प्रतिक्रिया में हास्य और सेलुलर तंत्र शामिल हैं। एक प्राथमिक संक्रमण में, एंटीबॉडी को बेअसर करते हुए, आईजीएम और आईजीजी श्रेणी के एंटीबॉडी, जो कैप्सिड एंटीजन के लिए होते हैं, और बाद में वायरस के प्रारंभिक, झिल्ली और परमाणु एंटीजन के लिए बनते हैं। टॉन्सिल के टॉन्सिल से संक्रमित कोशिकाएं प्रो-इंफ्लेमेटरी साइटोकिन्स को तीव्रता से संश्लेषित करती हैं: ट्यूमर नेक्रोसिस फैक्टर-α, इंटरल्यूकिन्स 1, 6, 8. रोग के तीव्र चरण में, रोगियों के रक्त में इंटरलेयुकिन 1, 2, इंटरफेरॉन-γ का स्तर बढ़ जाता है। वायरस की दीर्घकालिक दृढ़ता शरीर के एक इम्यूनोडिफ़िशिएंसी स्थिति का कारण बनती है।
प्रो-भड़काऊ साइटोकिन्स (TNF-α, IL-8, इंटरफेरॉन-cyt) के संश्लेषण के अपर्याप्त सक्रियण द्वारा विशेषता संक्रामक मोनोन्यूक्लिओसिस के तीव्र चरण में एक अपर्याप्त साइटोकिन प्रतिक्रिया, एक प्रतिवर्ती समरूपता के गठन के लिए एक शर्त है। ।
क्लिनिक.
जब प्लेसेन्टास का अध्ययन करते हैं जिसमें डीएनए युक्त वायरस के कारण संक्रमण के रूपात्मक संकेतों का पता लगाया जाता है, तो एचएसवी और सीएमवी के संयोजन में एपस्टीन-बार मोनोवायरस संक्रमण या एपस्टीन-बार वायरस का पता लगाया जाता है। जब प्रसवकालीन EBV संक्रमण वाले बच्चों की दैहिक स्थिति का आकलन करते हैं, तो हाइपोट्रॉफी, सबफ़ेब्राइल स्थिति, गंभीर भयावह सिंड्रोम, हाइपरमिया और गले की विकृति, और लिम्फोप्रोलिफेरेटिव सिंड्रोम सबसे अधिक बार देखे गए थे। न्यूरोलॉजिकल लक्षण मोटर हानि सिंड्रोम और हाइड्रोसिफ़ल सिंड्रोम द्वारा प्रकट किए गए थे। प्रतिरक्षात्मक स्थिति का अध्ययन करते समय, उन्होंने टी-सेल प्रतिरक्षा (सीडी 3 +, सीडी 4+, सीडी 8+ कोशिकाओं की सापेक्ष संख्या में कमी) और बी कोशिकाओं (सीडी 21 + कोशिकाओं) की संख्या में मामूली वृद्धि का निषेध किया। सक्रिय कोशिकाओं की संख्या (CD25 +, CD71 +, CD95 +) आयु मानदंड के स्तर पर बनी रही, जिसने वायरल संक्रमण के जवाब में टी-सेल प्रतिक्रियाओं की सक्रियता की अनुपस्थिति का संकेत दिया।
संक्रामक मोनोन्यूक्लिओसिस के ऊष्मायन अवधि के दौरान प्रसव के बाद के संक्रमण के साथ, जो 4 से 7 सप्ताह तक है, वायरस को लिम्फोकोरेटिकुलर सिस्टम के माध्यम से प्रसारित किया जाता है, लिम्फोइड टिशू में प्रोलिफेरेटिव परिवर्तन होते हैं। रोग के मुख्य लक्षण बुखार, लिम्फ नोड्स में सूजन, टॉन्सिल्लितिस, एडेनोओडाइटिस के रूप में ऑरोफरीनक्स को नुकसान, नरम तालू में छोटे-डॉट एनेंटेमा, नाक से सांस लेने में कठिनाई, यकृत और प्लीहा के आकार में वृद्धि और परिधीय रक्त की गिनती में परिवर्तन है। इसके अलावा, जठरांत्र संबंधी मार्ग और हृदय प्रणाली प्रभावित होते हैं।
तोंसिल्लितिस हो सकता है केटरल या अल्सरेटिव नेक्रोटिक; लिम्फ नोड्स 2 सेमी से अधिक हैं, वे स्पष्ट रूप से चेन या पैकेट के रूप में समोच्च हैं, उनके ऊपर की त्वचा को नहीं बदला गया है, वे स्पर्श के लिए दर्द रहित हैं। पफी चेहरा, पेस्टी पलकें। हेपेटोलिनल सिंड्रोम 3-7 दिनों की बीमारी से अधिकतम तक पहुंचता है और 6 सप्ताह तक रहता है, कभी-कभी यकृत का आकार 3 महीने तक बढ़ जाता है। रोग की ऊंचाई पर, अंग एंटीबॉडी के टाइटर्स में वृद्धि देखी जाती है। आंत, यकृत, प्लीहा और हृदय के ऊतकों के लिए उच्चतम टाइटर्स निर्धारित किए गए थे।
संक्रामक मोनोन्यूक्लिओसिस हेमोग्राम में परिवर्तन की विशेषता है: मध्यम ल्यूकोसाइटोसिस (15-30 * 10 9 / एल तक), लिम्फोसाइटों की सापेक्ष और निरपेक्ष संख्या में वृद्धि, एटिपिकल मोनोन्यूक्लियर कोशिकाओं का पता लगाना, ईएसआर में मामूली वृद्धि (20-30 मिमी / घंटा तक)। एटिपिकल मोनोन्यूक्लियर सेल रोग के दूसरे सप्ताह तक दिखाई देते हैं और 1-2 सप्ताह तक बने रहते हैं, कभी-कभी 4-12 सप्ताह तक।
आधुनिक अवधारणाओं के अनुसार, यह मोनोन्यूक्लिओसिस के एक जीर्ण और relapsing पाठ्यक्रम को भेद करने के लिए प्रथागत है। क्रोनिक संक्रमण केवल तभी बोला जाता है जब रोगी संक्रामक मोनोन्यूक्लिओसिस की शुरुआत और पिछले लक्षणों की पहचान करने में असमर्थ था। रोग के लंबे और आवर्तक रूप तीव्र संक्रामक मोनोन्यूक्लिओसिस के बाद हो सकते हैं, जो शरीर में वायरस की दृढ़ता के साथ जुड़ा हुआ है, इसके बाद पुनर्सक्रियन होता है। संक्रामक संक्रामक मोनोन्यूक्लिओसिस के बाद की नैदानिक \u200b\u200bतस्वीर छह महीने या अधिक लगातार या आवर्तक बुखार, नशा सिंड्रोम (कमजोरी, सुस्ती, सिरदर्द), लिम्फोपोलिफ़ेरिफ़ेटिव और कार्डियक सिंड्रोम (दिल में दर्द, उल्कापिंडता, गठिया) हो सकती है।
एपस्टीन-बार वायरस की दृढ़ता न केवल लिम्फोइड सिस्टम में पाई जाती है, बल्कि गैस्ट्रिक श्लेष्म में भी होती है। जी.वी. के अनुसार Volynets et al। 76.6% बच्चों में ऊपरी पाचन अंगों की पुरानी सूजन संबंधी बीमारियों के साथ, एक पुरानी एपस्टीन-बार वायरस संक्रमण पाया गया, जबकि 30.1% रोगियों में गैस्ट्रिक म्यूकोसा में वायरस की प्रतिकृति थी।
बच्चों में ऑटोइम्यून क्रोनिक गैस्ट्र्रिटिस को सत्यापित करने के लिए, पार्श्विका कोशिकाओं के एंटीबॉडी को अप्रत्यक्ष इम्यूनोफ्लोरेसेंस और ईबीवी संक्रमण के सीरोलॉजिकल मार्करों द्वारा निर्धारित किया गया था: वायरल कैप्सिड एंटीजन को आईजीएम, प्रारंभिक ईबीवी एंटीजन के एंटीबॉडी और परमाणु प्रतिजन के एंटीबॉडी। सभी बच्चों में, ईबीवी डीएनए को रक्त में और पीसीआर द्वारा गैस्ट्रिक म्यूकोसा की एक बायोप्सी में निर्धारित किया गया था। सक्रिय वायरल संक्रमण के मार्करों में शुरुआती ईबीवी प्रतिजन के लिए वायरल कैप्सिड एंटीजन और आईजीजी के लिए आईजीएम का पता लगाया गया था, जो क्रोनिक क्रिमिनम्यून गैस्ट्रेटिस वाले रोगियों के लिए एंटीवायरल और इम्यूनो-उन्मुख चिकित्सा की पर्याप्त पसंद के आधार के रूप में कार्य करता था।
निदान। एपस्टीन-बार वायरस वायरस और भेड़, घोड़े या गाय एरिथ्रोसाइट्स एंटीजन दोनों को परिसंचारी एंटीबॉडी के संश्लेषण का कारण बनता है। ये हेट्रोफिलिक एंटीबॉडीज हैं जो लाल भेड़ या घोड़े की कोशिकाओं की पीड़ा से पता चलती हैं, मुख्य रूप से आईजीएम वर्ग से संबंधित हैं और पॉल-बनल प्रतिक्रिया में निर्धारित होती हैं। एंटीबॉडी टिटर में वृद्धि 2-4 सप्ताह की बीमारी में होती है।
एपस्टीन-बार वायरस संक्रमण के सीरोलॉजिकल डायग्नोसिस के लिए एंटीबॉडी-लिंक्ड इम्युनोसोर्बेंट परख का सबसे महत्वपूर्ण महत्व है: प्रारंभिक एंटीजन, परमाणु एंटीजन और एपस्टीन-बार वायरस वायरस एंटीजन। वायरस के विभिन्न एंटीजन के लिए एंटीबॉडी की विशिष्टता, एनामेनेस्टिक से एक तीव्र या उप-संक्रामक संक्रमण के बीच अंतर करने में मदद करता है। तो, कैप्सिड एंटीजन के लिए IgM रोग के प्रारंभिक चरण में उत्पन्न होता है और भविष्य में गायब हो जाता है। वायरस के परमाणु प्रतिजन के एंटीबॉडी बाद में दिखाई देते हैं, वसूली चरण (संक्रमण के 4 महीने बाद) और जीवन के लिए बने रहते हैं। प्रारंभिक प्रतिजन के एंटीबॉडी 70% रोगियों में प्राथमिक संक्रमण होते हैं और उन्हें सक्रिय संक्रमण का एक क्षणिक संकेतक माना जाता है। प्रारंभिक प्रतिजन के एंटीबॉडी को कुछ महीनों से एक वर्ष तक रोगियों में पता लगाया जा सकता है। जब संक्रमण को पुन: सक्रिय किया जाता है, तो वायरल कैप्सिड और परमाणु प्रतिजनों के एंटीबॉडी (आईजीजी) का सेरोकोनवर्जन होता है।
दाद वायरस संक्रमण के सीरम मार्करों का निर्धारण प्राथमिक संक्रमण और पुनर्सक्रियन के भेदभाव के लिए एक विशिष्ट परीक्षण के रूप में कार्य नहीं कर सकता है। एक प्राथमिक संक्रमण का तुरंत और मज़बूती से निदान करने का एकमात्र तरीका विशिष्ट एंटीबॉडी के एविएशन इंडेक्स (आईए) का निर्धारण करना है। प्राथमिक संक्रमण के बीच अंतर करने के लिए, संक्रामक प्रक्रिया के पुन: संयोजन और पुनर्सक्रियन, आईजीजी एंटीबॉडी की औसतता निर्धारित करने के लिए एक परीक्षण प्रस्तावित है।
एंटीजन और एक एंटीबॉडी के बीच बंधन की ताकत है। उड्डयन का परिमाण विशिष्ट प्रतिपिंडों की आत्मीयता और बाध्यकारी स्थलों की संख्या पर निर्भर करता है। प्रतिजन एक एंटीजेनिक निर्धारक के लिए एक सक्रिय केंद्र की विशिष्ट आत्मीयता की डिग्री है।
यह ज्ञात है कि एंटीजन के साथ पहली मुठभेड़ के प्रति प्रतिरक्षा प्रतिक्रिया कक्षा एम इम्युनोग्लोबुलिन के उत्पादन के साथ शुरू होती है। विशिष्ट आईजीजी बाद में दिखाई देते हैं। वे प्रारंभिक आईजीएम एंटीबॉडी की जगह लेते हैं और बड़ी मात्रा में शरीर में जमा होते हैं। एंटीजन के प्रभाव में, बी-कोशिकाएं उत्तेजित होती हैं, जिससे आईजीजी एंटीबॉडी की आत्मीयता में वृद्धि होती है, जो पहले संपर्क के बाद कम होती है और अगले हफ्तों या महीनों में बढ़ जाती है। संक्रमण के एक महीने बाद, आईजीजी एंटीबॉडी की आत्मीयता बढ़ जाती है। इस प्रक्रिया को एंटीबॉडी परिपक्वता कहा जाता है। एंटीजन की उच्च खुराक में वृद्धि में धीमी वृद्धि में योगदान होता है, और एंटीजन की कम खुराक में अधिक तेजी से वृद्धि में योगदान होता है। इसलिए, संक्रमण के पहले सप्ताह के दौरान एंटीजेन कंटेंट अधिक होने पर लो-एविएशन एंटीबॉडीज को संश्लेषित किया जाता है। रोगज़नक़ के साथ बार-बार संपर्क करने पर एक त्वरित माध्यमिक प्रतिरक्षा प्रतिक्रिया के विकास को प्रदान करने, लंबे समय तक शरीर में उच्च आत्मीयता एंटीबॉडी मौजूद हैं।
एंटीबॉडी का एवीडीटी इंडेक्स (IA) एलिसा का उपयोग करके निर्धारित किया जाता है और सूत्र द्वारा गणना की जाती है:
IA \u003d -------------- * 100%,
जहां ओपी 1 एंटीजन के साथ कुओं में ऑप्टिकल घनत्व होता है, जब एक विकृतीकरण एजेंट के साथ इलाज किया जाता है;
ओपी 2 तुलनात्मक समाधान के साथ उपचार के बाद उसी सीरम के साथ कुओं में ऑप्टिकल घनत्व है।
परीक्षण सीरम में 30-50% से कम आईए के साथ एंटीबॉडी का पता लगाने से एक ताजा प्राथमिक संक्रमण का संकेत मिलता है। 50% से ऊपर का एक IA सूचकांक सीरम में अत्यधिक एवीड एंटीबॉडी की उपस्थिति को इंगित करता है - पिछले संक्रमण के मार्कर।
तालिका संख्या 2
ईबीवी संक्रमण वाले रोगियों की एक सीरोलॉजिकल परीक्षा के परिणामों के लिए व्याख्या विकल्प
|
स्टेज EBV संक्रमण |
लो एविएशन एंटीबॉडी |
EBNA-आईजीजी |
|||
|
ऊष्मायन अवधि या संक्रमण की अनुपस्थिति |
|||||
|
बहुत प्रारंभिक प्राथमिक संक्रमण |
|||||
|
प्रारंभिक प्राथमिक संक्रमण |
|||||
|
तीव्र प्राथमिक संक्रमण (inf। मोनोन्यूक्लिओसिस) |
|||||
|
देर से प्राथमिक संक्रमण |
|||||
|
जीर्ण संक्रमण |
|||||
|
Atypical प्राथमिक संक्रमण |
|||||
|
प्रारंभिक पिछले संक्रमण |
|||||
|
देर से संक्रमण |
|||||
|
फिर से सक्रिय होने |
एंटीवायरल सुरक्षा के मुख्य संकेतकों का आकलन करने के लिए, इंटरफेरॉन प्रणाली की एक प्रतिरक्षाविज्ञानी परीक्षा, साइटोटोक्सिक लिम्फोसाइट्स (सीडी 8+), टी-हेल्पर्स (सीडी 4+) के मुख्य वर्गों के इम्युनोग्लोबुलिन का स्तर किया जाता है।
ईबीवी संक्रमण के साथ, प्रतिरक्षा स्थिति में दो प्रकार के परिवर्तन देखे जाते हैं: प्रतिरक्षा प्रणाली के कुछ हिस्सों का असंतुलन और अपर्याप्तता और दूसरों की बढ़ती गतिविधि। इस संक्रमण में प्रतिरक्षा की कमी IFN-α या INF-IF के उत्पादन को प्रोत्साहित करने की क्षमता में कमी, डिस्मिनोग्लोबुलिनमिया (आईजीजी में कमी, कम अक्सर आईजीए, आईजीएम में वृद्धि) द्वारा प्रकट होती है; एंटीबॉडीज की अम्लीयता में कमी, CD25 + लिम्फोसाइटों की सामग्री में कमी, CD16 + की संख्या और कार्यात्मक गतिविधि में कमी, T- हेल्पर कोशिकाओं (CD4 +), साइटोटोक्सिक लिम्फोसाइट्स (CD4 +), फागोसाइट्स की कार्यात्मक गतिविधि का दमन या इम्यूनो दवाओं के लिए उनकी प्रतिक्रिया में परिवर्तन।
एंटीवायरल प्रतिरक्षा के संकेत सीरम, आईजीए, आईजीएम, आईजीई, सीईसी में आईएफएन-α के ऊंचे स्तर हो सकते हैं, अक्सर डीएनए में एंटीबॉडी की उपस्थिति, प्राकृतिक हत्यारों की सामग्री में वृद्धि (सीडीआर +), टी-हेल्पर कोशिकाओं (सीडी 4+) या साइटोटॉक्सिक लिम्फोसाइट्स (सीडी 8+) । फागोसाइटोसिस सिस्टम को सक्रिय किया जा सकता है।
जैव रासायनिक संकेतक। रोगियों के रक्त सीरम में तीव्र चरण प्रोटीन, α2-globulins, CRP, फाइब्रिनोजेन के स्तर में वृद्धि के साथ-साथ ट्रांसएमिनेस, एलडीएच, और अन्य एंजाइमों के स्तर में वृद्धि का पता लगाया जाता है। हालांकि, ये बदलाव ईबीवी संक्रमण के लिए कड़ाई से विशिष्ट नहीं हैं (उन्हें अन्य वायरल संक्रमणों के साथ भी पता लगाया जा सकता है)।
एक वायरस एंटीजन (रक्त सीरम, लार, अस्थि मज्जा में) का पता लगाने के लिए, एक पोलीमरेज़ चेन रिएक्शन का उपयोग किया जाता है। पोलीमरेज़ चेन रिएक्शन और एंजाइम इम्युनोसे के सकारात्मक आंकड़ों का संयोग 92.5% है। पीसीआर विधि सबसे अधिक जानकारीपूर्ण है जब बीमारी के 4 सप्ताह के भीतर एपस्टीन-बार वायरस डीएनए रक्त में और नासोफेरींजल रिंस में पाया जाता है।
उपचार।जीवन के पहले महीनों के बच्चों में एक नवजात लगातार ईबीवी संक्रमण, जिनमें से अभिव्यक्तियाँ सीधे प्रतिरक्षा प्रणाली की स्थिति से संबंधित होती हैं, का प्रतिरक्षा-उन्मुख चिकित्सा का उपयोग करके पर्यवेक्षण किया जाता है: लाइकोपिड और वीफरॉन। अधिक हद तक लाइकोपिड की नियुक्ति प्रतिरक्षा प्रतिक्रिया के विनोदी लिंक को स्थिर करने में मदद करती है। लाइकोपिड को 10 दिनों के लिए 10 दिनों के लिए और अगले 10 दिनों में दोहराया प्रशासन के साथ 10 दिनों के लिए एक आयु खुराक में निर्धारित करने की सिफारिश की जाती है। Viferon-1 का उपयोग दिन में 2 बार मोमबत्तियों में 10 दिनों के लिए और फिर अगले 10 दिनों के लिए रात में 1 मोमबत्ती में किया जाता है। वीफरॉन के साथ लाइकोपिड का उपयोग मुख्य रूप से कोशिका-मध्यस्थ प्रतिरक्षा पर एक सामान्य प्रभाव पड़ता है। विफ़रॉन के साथ संयोजन में लाइकोपिड के साथ उपचार के दौरान, सबफ़ब्राइल स्थिति और लिम्फोप्रोलिफेरेटिव सिंड्रोम की आवृत्ति में कमी आई। भविष्य में, जिन बच्चों को हमारे अवलोकन के अनुसार, लाइकोपिड के साथ लाइकोपिड के साथ संयुक्त उपचार प्राप्त हुआ, उनमें एसएआरएस और प्रतिरोधी ब्रोंकाइटिस से पीड़ित होने की संभावना कम होती है।
प्रसवोत्तर संक्रामक मोनोन्यूक्लिओसिस वाले बीमार बच्चों को कोमल बिस्तर पर आराम करना चाहिए, बढ़े हुए लिम्फ नोड्स के क्षेत्र पर थर्मल प्रक्रियाओं के अधीन। गर्म अर्द्ध तरल भोजन खाने; अगर निगलना मुश्किल है, तो कैमोमाइल और ऋषि के काढ़े के साथ ग्रसनी को कुल्ला।
एपस्टीन-बार वायरस की प्रतिरक्षात्मक कोशिकाओं के लिए विशिष्ट ट्रोपिज्म, बच्चों के शरीर में वायरस की लंबे समय तक रहने की क्षमता मानक एंटीबायोटिक चिकित्सा और रोगसूचक उपचार के अलावा, संक्रामक मोनोन्यूक्लिओसिस के तीव्र काल में इम्यूनोकोरेटिव एजेंटों का उपयोग करने की सलाह निर्धारित करती है। नैदानिक \u200b\u200bअभ्यास रोग के उपचार में इंटरफेरॉन युक्त दवाओं और इंटरफेरॉन इंड्यूसर्स के उपयोग की प्रभावशीलता को दर्शाता है। रोगी की प्रतिरक्षा प्रतिक्रिया के आधार पर दवा का विकल्प निर्धारित किया जाना चाहिए। एक बच्चे में प्रतिरक्षा प्रतिक्रिया के "सेलुलर" प्रकार का निर्धारण करते समय, विफ़रॉन (उम्र की खुराक में) या ल्यूकोफेरन के साथ मानव ल्यूकोसाइट इंटरफेरॉन का उपयोग चिकित्सा में किया जा सकता है। एक बच्चे में प्रतिरक्षा प्रतिक्रिया के "विनोदी" प्रकार का निर्धारण करते समय, ल्यूकोनीफेरॉन के साथ मानव ल्यूकोसाइट इंटरफेरॉन के संयोजन का उपयोग करना बेहतर होता है या साइक्लोफेरॉन (उम्र की खुराक में) के साथ 10 दिनों के वाइफरन के पाठ्यक्रम को पूरक करता है। बैक्टीरियल संक्रमण की प्रवृत्ति के साथ प्रारंभिक आक्षेप की अवधि में viferonotherapy के बाद, लाइकोपिड निर्धारित किया जाना चाहिए। पॉलीऑक्सिडोनियम का उपयोग बच्चों के साथ एलर्जी की गड़बड़ी के इलाज के लिए किया जाना चाहिए। साइक्लोफ़ेरोन की सिफारिश संक्रामक मोनोन्यूक्लिओसिस के एक विकृत पाठ्यक्रम के रोगियों के लिए की जाती है।
पेनिसिलिन और सेफलोस्पोरिन एंटीबायोटिक्स छोटे बच्चों को रोग के गंभीर रूपों के साथ निर्धारित किया जाता है, गले में स्पष्ट नेक्रोटिक परिवर्तन, रक्त परीक्षण में तेज गति से बदलाव और जटिलताओं के साथ (ओटिटिस मीडिया, न्यूमोनिया)। टॉमील का इलाज टोमोट्रिप्सिन के समाधान के साथ स्थानीय रूप से निर्धारित है। संक्रामक मोनोन्यूक्लिओसिस के लक्षण चिकित्सा में एंटीपीयरेटिक, एंटीहिस्टामाइन शामिल हैं।
संक्रामक मोनोन्यूक्लिओसिस के जटिल रूपों में (वायुमार्ग बाधा, सीएनएस जटिलताओं, थ्रोम्बोसाइटोपेनिया के साथ), ग्लूकोकार्टोइकोड हार्मोन की सिफारिश की जाती है।
इस तथ्य के कारण कि संक्रामक मोनोन्यूक्लिओसिस गैस्ट्रोइंटेस्टाइनल ट्रैक्ट को नुकसान के साथ प्रतिरक्षात्मक अपर्याप्तता के विकास के साथ है, मोनोन्यूक्लिओसिस के जटिल रूपों में एंटीबायोटिक दवाओं के उपयोग से आंतों के माइक्रोबायोकोनोसिस में बदलाव होता है, और प्रोबायोटिक दवाओं की नियुक्ति का संकेत दिया जाता है। बिफीडोबैक्टीरिया के तरल सांद्रता का उपयोग करने की सलाह दी जाती है "बिफिडम 791 बीएजी।" इस सार्वभौमिक प्रोबायोटिक की संरचना में बिफीडोबैक्टीरिया के तीन उपभेदों का सहजीवी परिसर शामिल है। "बिफिडम 791 बीएजी" 10-15 दिनों के पाठ्यक्रम में निर्धारित है। एंटीबायोटिक उपचार के पहले दिनों से, आप इकोफ्लोर प्रोबायोटिक का उपयोग कर सकते हैं, यह शरीर से माइक्रोबियल विषाक्त पदार्थों को हटाने प्रदान करता है, यकृत पर विषाक्त भार को कम करता है, एंटीबायोटिक दवाओं के विषाक्त प्रभाव को समाप्त करता है। इकोफ्लोरा के सूक्ष्मजीवविज्ञानी आधार बिफीडोबैक्टीरिया और लैक्टोबैसिली का एक संघ है जो एसयूएमएस -1 सोर्बेंट पर स्थिर है, जो पेट से गुजरने पर बिफीडोबैक्टीरिया और लैक्टोबैसिली के संरक्षण में सुधार करता है। जैसे ही जीवाणुओं के उपनिवेश से शर्बत निकलता है, आंतों का वातावरण ठीक होने लगता है और आंतों से विषाक्त पदार्थों की सफाई हो जाती है, जबकि अंतर्जात और बहिर्जात नशा कम हो जाता है। "इकोफ्लोर" 3 साल से बच्चों के लिए निर्धारित है, पाठ्यक्रम 10 दिनों का है।
प्रोबायोटिक्स के समावेश के साथ जटिल चिकित्सा के प्रभाव में, रोग के मुख्य लक्षणों को तेजी से राहत मिलती है, तापमान, नशा और टॉन्सिल कम हो जाते हैं, रक्त में एटिपिकल मोनोन्यूक्लियर कोशिकाओं की सामग्री तेजी से कम हो जाती है, और परिवर्तित प्रतिरक्षा स्थिति संकेतक अधिक सक्रिय रूप से बहाल हो जाते हैं।
ऑटोइम्यून क्रोनिक गैस्ट्र्रिटिस के विकास में रोगजनक लिंक के उन्मूलन के संबंध में, रोग की प्रगति में ईबीवी की भूमिका का स्पष्टीकरण, इसके उपचार के तरीके भी विकसित किए गए हैं। वायरस के प्रजनन को दबाने के लिए, असंक्रमित कोशिकाओं का एक एंटीवायरल राज्य बनाएं, फागोसाइट्स और प्राकृतिक हत्यारों को उत्तेजित करें, इंटरफेरॉन के उपयोग की सिफारिश की जाती है। इंटरफेरॉन श्रृंखला की तैयारी में, वीफरॉन, \u200b\u200bल्यूकिनफेरन और ल्यूकोसाइट इंटरफेरॉन का उपयोग किया जाता है। इंटरफेरॉन के उपयोग की पृष्ठभूमि के खिलाफ, मोनोसाइट्स की फागोसाइटिक गतिविधि का स्तर बढ़ता है, सीडी 3 +, सीडी 8 + लिम्फोसाइटों की संख्या बढ़ जाती है, जो एक पूर्ण प्रतिरक्षा प्रतिक्रिया के गठन में योगदान करती है।
सेल में वायरस के गुणन को दबाने के लिए, असामान्य न्यूक्लियोटाइड का उपयोग किया जाता है: वैलेसीक्लोविर (वाल्ट्रेक्स), गैंनिकलोविर (सिमेवेन), फैमीक्लोविर (फैमवीर)। पुरानी ईबीवी संक्रमण के उपचार में सबसे अधिक इस्तेमाल किया जाने वाला वैलेसीक्लोविर एक विशिष्ट हर्पीस वायरस डीएनए पोलीमरेज़ अवरोधक है। यह वायरल डीएनए संश्लेषण और वायरल प्रतिकृति को अवरुद्ध करता है। मानव शरीर में, वैलेक्लोविर को एसाइक्लोविर और वैलेन में परिवर्तित किया जाता है। एसाइक्लोविर से फॉस्फोराइलेशन के परिणामस्वरूप, सक्रिय एसाइक्लोविर ट्राइफॉस्फेट बनता है, जो वायरल डीएनए पोलीमरेज़ को प्रतिस्पर्धी रूप से रोकता है। फॉस्फोराइलेशन का पहला चरण एक वायरस-विशिष्ट एंजाइम के प्रभाव में होता है, जो वायरस से संक्रमित कोशिकाओं में ही पाया जाता है। एसाइक्लोविर की सक्रियता के लिए वायरस-विशिष्ट एंजाइम की उपस्थिति की आवश्यकता काफी हद तक इसकी चयनात्मकता को बताती है। Valacyclovir EBV, CMV और हर्पीस 1, 2 और 6 के खिलाफ सक्रिय है।
ईबीवी संक्रमण के एक सक्रिय चरण के साथ क्रोनिक गैस्ट्र्रिटिस में वीफेरॉन को चिकित्सा के परिसर में शामिल किया गया है, और जब गैस्ट्रिक म्यूकोसा के बायोप्सी में ईबीवी डीएनए का पता लगाया जाता है, तो वैलेकिक्लोविर के साथ संयोजन में वीफरॉन। क्रॉनिक गैस्ट्र्रिटिस के एंटीवायरल उपचार की प्रभावशीलता सेलुलर और ह्यूमर इम्युनिटी में सुधार, पेट के पार्श्विका कोशिकाओं के लिए ऑटोएंटिबॉडी के गायब होने और लंबे समय तक नैदानिक \u200b\u200bऔर एंडोस्कोपिक उपचार के गठन से प्रकट होती है। 1.5-2 महीने के लिए एक आंतरायिक कार्यक्रम के अनुसार इंटरफेरॉन के साथ संयोजन में वैलिकोलोविर के साथ उपचार के 3 सप्ताह के पाठ्यक्रम का उपयोग करके अधिक सुसंगत उपचार परिणाम प्राप्त किए जाते हैं। 250,000 इकाइयों की खुराक में रिएफेरॉन-ईसी-लिपिंट की नियुक्ति के साथ बच्चों में महत्वपूर्ण प्रभावकारिता का पता चला है। 7 दिनों के लिए दिन में 2 बार, फिर a चिकित्सीय खुराक 3 सप्ताह के लिए निर्धारित किया जाता है।
क्रोनिक गैस्ट्रेटिस के लगातार आवर्ती पाठ्यक्रम के साथ, जो सेलुलर और humoral उन्मुक्ति के उल्लंघन में होता है, रक्त में ल्यूकोसाइट्स द्वारा IFN-α और INF-of के प्रेरित संश्लेषण का दमन, मानव ल्यूकोसाइट इंटरफेरॉन और वेलासीक्लोविर के साथ संयोजन में ल्यूकोफेरॉन इम्यूनोकोर्यूरेटर को शामिल करना जटिल संकेत दिया गया है। Leukinferon को पहले 2 सप्ताह के लिए सप्ताह में 3 बार इंट्रामस्क्युलर रूप से प्रशासित किया जाता है, फिर अगले 2 सप्ताह के लिए सप्ताह में 2 बार और फिर सपोजिटरी के रूप में 2-3 सप्ताह के लिए 2-3 बार (कुल में 10 मोमबत्तियाँ)। दूसरे सप्ताह से, मानव ल्यूकोसाइट इंटरफेरॉन को सप्ताह में 2 बार इंट्रामस्क्युलर (10 इंजेक्शन के लिए) इंजेक्शन लगाया जाता है। एक व्यापक उपचार कार्यक्रम इंटरफेरॉन स्थिति, सेलुलर और हास्य प्रतिरक्षा के संकेतकों के सामान्यीकरण में योगदान देता है, जो लगातार नैदानिक \u200b\u200bऔर एंडोस्कोपिक छूट के लिए अग्रणी होता है।
नैदानिक \u200b\u200bउदाहरण।आंद्रेई एस।, 2 साल 5 महीने, 05.05.2007g अस्पताल में भर्ती कराया गया था। उच्च टी 0 - 39 0 सी, एकल उल्टी, कम भूख और ढीली मल की शिकायतों के साथ दिन में 5 बार। 04/20/2007 ARVI से बीमार, आउट पेशेंट रोगसूचक उपचार प्राप्त किया। दूसरे सप्ताह के अंत तक सुधार हुआ था, लेकिन 05.05.2007 से बुखार से राहत, टी 0 - 38.8-39 0 सी। अस्पताल में भर्ती होने का निर्देश दिया।
जीवन का इतिहास: 1 गर्भावस्था से, प्रसव में गर्भपात, नेफ्रोपैथी, प्रीक्लेम्पसिया के खतरे के साथ आगे बढ़ी। गर्भावस्था के दौरान उसे लिम्फैडेनाइटिस के साथ तीव्र श्वसन वायरल संक्रमण हुआ। प्रसवपूर्व संक्रमण के लिए स्क्रीनिंग, सीएमवी और हर्पीज वायरस के आईजीजी एंटीबॉडी का पता लगाया गया। कोई इलाज नहीं किया गया है। प्रसव के समय, जन्म का वजन 3500 ग्राम, लंबाई 51 सेमी। छाती से जुड़ी हुई, सक्रिय रूप से चूसा, स्तन पिलानेवाली एक वर्ष तक, पूरक खाद्य पदार्थ 5 और 6 महीने में पेश किए गए थे। भोजन का अनुकूलन सामान्य है। 2g.5mo में पर्याप्त वजन दिया। - वजन 14.810 ग्राम, ऊंचाई 93 सेमी।
जीवन के 1 वर्ष तक स्वास्थ्य की स्थिति खराब होती है। पीलिया लंबे समय तक बनी रही, 3 सप्ताह की आयु में: कुल बिलीरुबिन - 315.1 मिमीोल, अप्रत्यक्ष - 297.3 मिमीोल, प्रत्यक्ष - 17.8 मिमीोल। एक ही समय में पीलिया के साथ एक अस्थिर कुर्सी थी। कोप्रोग्राम में तटस्थ वसा (++) और बलगम (+) था। मल संस्कृति में, स्टैफिलोकोकस ऑरियस को अलग किया गया था, एम्पीसिलीन का इलाज अंदर किया गया था, फिर स्टेफिलोकोकल फेज, बिफिडुम्बैक्टेरिन। 1 महीने की उम्र में, एक न्यूरोलॉजिस्ट ने केंद्रीय तंत्रिका तंत्र, हाइपोक्सिक-इस्केमिक जीनस, उच्च रक्तचाप सिंड्रोम के लिए प्रसवकालीन क्षति का निदान किया।
2 महीने में, बार-बार स्टेफिलोकोकस ऑरियस को 10 5 के एक टिटर में और 10 4 के एक टिटर में जीनस कैंडिडा अल्बिकन्स के कवक में मल में बोया गया था। IUI पर एक सर्वेक्षण आयोजित नहीं किया गया है। हिलाक-किला उपचार निर्धारित किया गया था।
6 महीने तक रक्त में उम्र से संबंधित परिवर्तन नोट किए गए थे: हीमोग्लोबिन - 112 ग्राम / एल, लाल रक्त कोशिकाएं - 4.2 * 10 12 / एल, सफेद रक्त कोशिकाएं - 7.8 * 10 9 / एल, खंडित न्यूट्रोफिल - 12%, लिम्फोसाइट्स - 67%, मोनोसाइट्स - 12 %, ईोसिनोफिल्स - 8%, बेसोफिल - 1%, ईएसआर - 3 मिमी / घंटा। बार-बार होने वाले रक्त परीक्षणों में वर्ष के उत्तरार्ध में न्यूट्रोपेनिया का पता चलता रहा। उन्हें एक हेमटोलॉजिस्ट द्वारा परामर्श दिया गया था और बचपन के सौम्य न्यूट्रोपेनिया का निदान किया गया था।
10 महीने में। रक्त परीक्षण में एनीमिया का पता चला था (हीमोग्लोबिन - 107 ग्राम / एल, एरिथ्रोसाइट्स - 3.81 * 10 12 / एल, रंग सूचकांक - 0.84, प्लेटलेट्स - 280.000, खंडित न्यूट्रोफिल - 11%, ल्यूकोसाइट्स - 76%, मोनोसाइट्स - 90% , ईोसिनोफिल - 3%, बेसोफिल - 1%)। एक हेमटोलॉजिस्ट ने एक शर्बाइफर के साथ 1 महीने का कोर्स निर्धारित किया।
डिस्बिओसिस के लिए मल के विश्लेषण में 1 वर्ष, बिफीडोबैक्टीरिया और लैक्टोफ्लोरस की कमी, स्टैफ में वृद्धि। ऑरियस 10 5 और जीनस कैंडिडा एल्ब का कवक। १० ५।
आर्थोपेडिक सर्जन ने जांच की: कूल्हों का सीमित अपहरण नोट किया गया था। 1 साल में उदर गुहा का अल्ट्रासाउंड पित्ताशय की थैली, कोलेस्टेसिस की गर्दन में निर्धारित कींक।
एक आनुवंशिकीविद् द्वारा जांच की गई, मस्कुलोस्केलेटल सिस्टम के घाव के साथ बिना जुड़े संयोजी ऊतक डिस्प्लासिया का निदान किया गया।
1 साल 5 महीने में। का सामना करना पड़ा तीव्र आंत्रशोथ अनिर्दिष्ट एटियलजि, 10 दिनों के लिए एक अस्पताल में भर्ती किया गया था, एंटरोल और मेट्रोनिडाजोल के साथ उपचार प्राप्त किया।
1.5 वर्षों के दौरान, वह 3-4 दिनों के लिए टी 0 से 38.8 0 की वृद्धि और भयावह घटनाओं के साथ लगातार SARS ग्रस्त है।
उद्देश्य डेटा आखिरी अस्पताल में भर्ती: नासोफेरींजिटिस की घटनाएं 5 दिनों के भीतर देखी गईं, 39 0 С 2 दिनों तक बुखार, बिना दाने के त्वचा। परीक्षा में, ग्रसनी के हाइपरमिया और सबमांडिबुलर, पूर्वकाल और पीछे के ग्रीवा लिम्फ नोड्स में वृद्धि, मल को दिन में 3 बार जल्दी किया जाता है, उपचार के 5 वें दिन से इसे सजाया जाता है। एक ईएनटी डॉक्टर ने तीव्र चरण में पुरानी टॉन्सिलिटिस और एडेनोओडाइटिस का निदान किया।
सर्वेक्षण: गले से एक धब्बा में - हेमोलिटिक स्ट्रेप्टोकोकस को बोना। रोगजनक आंत्र वनस्पतियों के लिए फसलें नकारात्मक हैं। रोटावायरस पर एलिसा नकारात्मक है। आंतों के निदान के साथ RNGA नकारात्मक है।
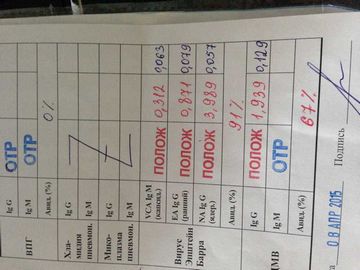
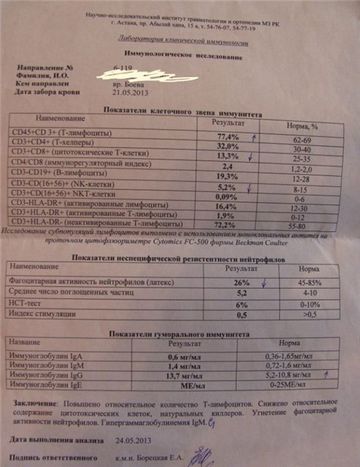
रक्त परीक्षण 05/05/07 से प्रवेश पर: हीमोग्लोबिन 104 ग्राम / लीटर, एरिथ्रोसाइट्स - 3.7 * 10 12 / एल, रंग सूचकांक - 0.85, सफेद रक्त कोशिकाओं - 6.4 * 10 9 / एल, छुरा - 4%, खंडित - 72 %, लिम्फोसाइट्स - 18%, मोनोसाइट्स - 4%, ईोसिनोफिल्स - 2%, ईएसआर - 4 मिमी / घंटा।
गतिकी में हेमोग्राम: 09/09/07 से - हीमोग्लोबिन - 109 ग्राम / लीटर, एरिथ्रोसाइट्स - 3.4 * 10 12 / लीटर, श्वेत रक्त कोशिकाएं - 7.8 * 10 9 / ली, छुरा - 19%, खंडित - 42%, लिम्फोसाइट्स - 28% (चौड़ा प्लाज्मा लिम्फोसाइट्स), मोनोसाइट्स - 8%, प्लाज्मा कोशिकाएं - 1%, ईोसिनोफिल - 2%, ईएसआर - 13 मिमी / घंटा। आगे - लाल रक्त अपरिवर्तित रहा, ल्यूकोसाइट्स की संख्या में परिवर्तन नहीं हुआ, लिम्फोसाइटोसिस बढ़कर 43% हो गया (विस्तृत प्लाज्मा रूप) और संख्या monocytes 12% तक, ईएसआर 20 मिमी / घंटा तक बढ़ गया।
असामान्यताओं के बिना मूत्रालय (5-गुना)।
रक्त के जैव रासायनिक विश्लेषण में - मध्यम हाइपोलेब्यूमिनमिया, यकृत परीक्षण सामान्य हैं।
05/08/07 से रक्त परीक्षण: माइकोप्लाज्मा एएच के साथ IFA - आईजीएम और आईजीजी - नकारात्मक, दाद वायरस के साथ आईजीएम और आईजीजी नकारात्मक, एंटी-सीएमवी - आईजीएम - नकारात्मक, एंटी-सीएमवी आईजीजी - सकारात्मक, क्लैमाइडियल एंटीजन (निमोनिया क्लैमाइडिया) के साथ - आईजीजी टिटर 1:80 (क्लैमाइडिया ट्रैकोमैटिस) - आईजीजी - नकारात्मक। मूत्र में कोई सीएमवी डीएनए मार्कर नहीं मिला।
05/07/07 की गोफ-बाउर प्रतिक्रिया नकारात्मक है।
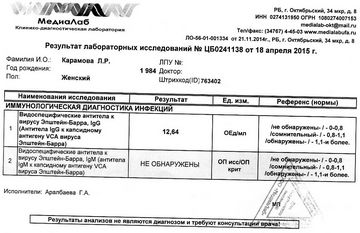
एपस्टीन-बार वायरस के लिए एलिसा के लिए एक रक्त परीक्षण 12.05 से प्रतिजनों। और 05/14/07: एंटी-ईबीवी आईजीएम - नकारात्मक, आईजीईईए - सकारात्मक और आईजीजीएनए - सकारात्मक (\u003e 0.5 यूनिट)। इस विश्लेषण की समग्रता ने देर से प्राथमिक (मोनोन्यूक्लिओसिस) संक्रमण का संकेत दिया।
इस प्रकार, बच्चे के एनामनेसिस के पूर्वव्यापी मूल्यांकन के आधार पर, यह स्पष्ट हो जाता है कि साइटोमेगाली वायरस और क्लैमाइडिया से संक्रमित एक मरीज में, संक्रमण जीवन के पहले और दूसरे वर्षों के दौरान बना रहा और, परिणामस्वरूप, लंबे समय तक पीलिया रहा, "मास्क" के रूप में श्वसन क्षति देखी गई। कई सार्स और आंतों में शिथिलता के एपिसोड, डिस्बिओसिस और इम्यूनोडिफ़िशियेंसी के गठन के साथ। में एक न्यूरोलॉजिस्ट द्वारा पंजीकृत सीएनएस क्षति प्रारंभिक तिथियां (1 महीने की उम्र में)। लगातार लिम्फोसाइटोसिस और, परिणामस्वरूप, न्युट्रोपेनिया वायरल दृढ़ता के पक्ष में गवाही देता है, जिसे अक्सर हेमटोलॉजिस्ट द्वारा कम करके आंका जाता है और रोगियों के वायरोलॉजिकल परीक्षण को निर्धारित नहीं करता है। 2 साल बाद, लगातार क्लैमाइडियल साइटोमेगालोवायरस संक्रमण की पृष्ठभूमि के खिलाफ, एक प्रसवोत्तर EBV संक्रमण जमा हुआ है, जो एक कमजोर बच्चे में एक साथ मिलकर बाद में लगातार मिश्रित संक्रमण (CMV + क्लैमाइडिया / EBV) पैदा कर सकता है।
कोई भी शिशु रोग विशेषज्ञों के बीच सतर्कता की कमी पर ध्यान नहीं दे सकता है, यहां तक \u200b\u200bकि इस तरह के एक प्रतिकूल जन्म के इतिहास के साथ, पहले सप्ताह में और उसके जीवन के बाद के महीनों में एक बच्चे में अंतर्गर्भाशयी या प्रसवकालीन संक्रमण की संभावना।
परीक्षा के बाद, रोगी को प्रोबायोटिक (बिफिफ़ॉर्म) के साथ संयोजन में जटिल चिकित्सा (लाइकोपिड + वीफरॉन) निर्धारित किया गया था।
एपस्टीन-बार वायरस लगभग हर इंसान के अंदर रहता है। सक्रिय होने पर, यह विभिन्न रोगों का कारण बन जाता है। एपस्टीन बर्र वायरस के लिए एक विश्लेषण विशिष्ट रोगी शिकायतों और विशेषता लक्षणों की अभिव्यक्ति के लिए निर्धारित है। कुछ डॉक्टर गर्भावस्था की योजना के दौरान इस मुद्दे पर जांच करने की सलाह भी देते हैं। वायरस को निर्धारित करने के लिए एक व्यापक निदान की आवश्यकता है।
एपस्टीन-बार वायरस विश्लेषण
एपस्टीन बर्रा, या शीघ्र ही, वीईबी पर विभिन्न प्रकार की परीक्षाओं का उपयोग करें। तो, डीएनए वायरस की उपस्थिति का पता लगाने के लिए पीसीआर विधि तैयार की गई है, एंजाइम से जुड़े इम्युनोसॉरबेंट परख (सीरोलॉजिकल रिएक्शन) वायरस के एंटीबॉडी का प्रकार निर्धारित कर सकते हैं, और रक्त की जांच करके, आप विभिन्न विभिन्न संकेतकों में परिवर्तन का निरीक्षण कर सकते हैं। प्राप्त जानकारी के आधार पर, नैदानिक \u200b\u200bलक्षणों के साथ संयोजन में, चिकित्सक समस्या की पहचान करने में सक्षम होगा और यदि आवश्यक हो, तो उपचार निर्धारित करें।
विश्लेषण के लिए संकेत
निम्न कारण हैं जिन पर मरीज को एपस्टीन बर वायरस के लिए एक विश्लेषण निर्धारित किया गया है:
- कमजोर प्रतिरक्षा प्रणाली;
- बढ़े हुए लिम्फ नोड्स (submandibular, सिर के पीछे, ठोड़ी के नीचे);
- क्षाररागीश्वेतकोशिकाल्पता;
- हाल ही में स्थानांतरित एसएआरएस, जो बुखार के साथ 40 डिग्री तक का तापमान था;
- संक्रमण की विशेषता कणों के रक्त में पता लगाने - atypical मोनोन्यूक्लियर कोशिकाओं;
- संक्रामक मोनोन्यूक्लिओसिस के विकास के लक्षणों की उपस्थिति - विकृति जो ईबीवी सबसे अधिक बार उकसाती है।
जब कमजोर प्रतिरक्षा प्रणाली के बारे में बात की जाती है, तो यह एक ऐसी स्थिति है जो कि कीमोथेरेपी, अंग प्रत्यारोपण के बाद चिकित्सा, आदि के कारण एचआईवी वाले लोगों में देखी जाती है।
मुख्य अध्ययन जो वायरस की उपस्थिति दिखा सकते हैं, एंजाइम से जुड़े इम्यूनोसॉर्बेंट परख और पीसीआर हैं।
एंजाइम इम्यूनोएसे
यह अध्ययन, जो रक्त में इम्युनोग्लोबुलिन की सामग्री को निर्धारित करता है, वायरल एंटीजन के लिए एक विशेष एंटीबॉडी है। आमतौर पर, आईजीजी और आईजीएम प्रकार के यौगिकों का पता लगाया जाता है।
रक्त सीरम के एक अध्ययन का उपयोग करके उनका पता लगाया जाता है। संक्रमण की तीव्र अवधि में, इम्युनोग्लोबुलिन जल्दी से दिखाई देते हैं, इसलिए इस बिंदु पर आप विश्लेषण के लिए सामग्री का एक भी नमूना बना सकते हैं और काफी सटीक परिणाम प्राप्त कर सकते हैं।
यह अध्ययन यह निर्धारित करने में मदद करता है कि क्या कोई व्यक्ति एपस्टीन-बार वायरस के लिए प्रतिरक्षा या अतिसंवेदनशील है।
पीसीआर डायग्नोस्टिक्स
यदि पीसीआर विश्लेषण किया जाता है, तो शरीर में इसकी सामग्री छोटी होने पर भी एपस्टीन बर्र वायरस का वास्तविक रूप से पता लगाया जा सकता है। इस विधि का सार वायरस के डीएनए की खोज करना है। विश्लेषण के लिए बायोमैटिरियल्स के नमूने लें:
- रक्त (ल्यूकोसाइट द्रव्यमान);
- थूक;
- मूत्र;
- लार;
- मूत्रमार्ग और ग्रीवा नहरों से उपकला को स्क्रैप करना;
- एमनियोटिक द्रव।
 हालांकि, सबसे अधिक बार, इस परीक्षण के लिए एक नस से रक्त का उपयोग किया जाता है। विश्लेषण के परिणामों का मूल्यांकन इस पर आधारित है कि वे सकारात्मक या नकारात्मक निकले। सकारात्मक रोगज़नक़ की उपस्थिति, और नकारात्मक, क्रमशः, इसकी अनुपस्थिति बताता है।
हालांकि, सबसे अधिक बार, इस परीक्षण के लिए एक नस से रक्त का उपयोग किया जाता है। विश्लेषण के परिणामों का मूल्यांकन इस पर आधारित है कि वे सकारात्मक या नकारात्मक निकले। सकारात्मक रोगज़नक़ की उपस्थिति, और नकारात्मक, क्रमशः, इसकी अनुपस्थिति बताता है।
पीसीआर के नकारात्मक पक्ष यह है कि यह विश्लेषण केवल तीव्र संक्रमण के स्तर पर प्रभावी है। यदि बीमारी पहले ही प्रकट हो चुकी है या पुरानी रूप में मौजूद है, तो पीसीआर निर्धारित नहीं है।
यदि नवजात शिशुओं में ईबीवी निर्धारित करने के लिए आवश्यक है, तो एक विश्लेषण प्रासंगिक है। यह इस अवधि के दौरान सीरोलॉजिकल प्रतिक्रियाओं की अप्रभावीता के कारण बच्चे की विकृत प्रतिरक्षा प्रणाली के कारण होता है।
पीसीआर के लिए एपस्टीन बर वायरस और एंजाइम से जुड़े इम्युनोसोर्बेंट परख के लिए रक्त एक खाली पेट पर दान करने के लिए बेहतर है, जबकि वसायुक्त खाद्य पदार्थों के उपयोग को छोड़ने के लिए पूर्व संध्या पर।
एपस्टीन-बार अप्रत्यक्ष गधे
इस संक्रमण को निर्धारित करने के लिए तथाकथित अप्रत्यक्ष परीक्षण हैं। उनकी मदद से, उपस्थित चिकित्सक रोगी की स्थिति की पूरी तस्वीर देख पाएंगे। इस तरह के अध्ययनों में एक सामान्य और जैव रासायनिक रक्त परीक्षण शामिल है, साथ ही प्रतिरक्षा स्थिति का अध्ययन भी शामिल है।
एक सामान्य विश्लेषण ईबीवी की लिम्फोसाइटों और प्लेटलेट्स की संख्या में वृद्धि, साथ ही साथ लाल रक्त कोशिकाओं के स्तर में कमी और हीमोग्लोबिन में कमी को प्रकट कर सकता है।
जैव रासायनिक विश्लेषण आंतरिक अंगों और प्रणालियों की स्थिति को दिखाने में सक्षम है। विशेष रूप से, एपस्टीन बर वायरस के प्रजनन के दौरान यकृत और प्लीहा की विकृति एक दुर्लभ घटना नहीं है।
हालांकि, ये परिणाम केवल सहायक हैं। उदाहरण के लिए, यदि आप बीमारी के दूसरे सप्ताह में रक्त दान करते हैं, तो 20% तक एटिपिकल मोनोन्यूक्लियर कोशिकाओं का पता लगाया जाएगा। लेकिन ऐसे लक्षण तीव्र श्वसन वायरल संक्रमण, संक्रामक हेपेटाइटिस और अन्य बीमारियों की विशेषता है।
EBV वाले लोगों में प्रतिरक्षा स्थिति के एक अध्ययन से विशिष्ट लिम्फोसाइटों, डिस्मिनोग्लोबुलिनमिया के फ़ंक्शन और सामग्री में बदलाव का पता चलता है, और इम्युनोग्लोबुलिन जी का ठहराव इन परीक्षा परिणामों से पता चलता है कि प्रतिरक्षा प्रणाली वायरस के प्रजनन को नियंत्रित करने में सक्षम नहीं है।

एपस्टीन-बार वायरस के लिए क्या एंटीबॉडी मौजूद हैं
जैसा कि संक्रमण पूरे शरीर में फैलता है, वायरस के एंटीजन जमा होते हैं: परमाणु (ईबीएनए, संक्रमण का गुणन उस पर निर्भर करता है), कैप्सिड (वीसीए) और झिल्ली।
एंटीजन विशिष्ट एंटीबॉडी के गठन को भड़काते हैं। उनमें से एक अध्ययन से यह पता लगाने में मदद मिलती है कि बीमारी किस स्तर पर है। यह वयस्कता में वायरस के लिए एंटीबॉडी का विश्लेषण है जो यह निर्धारित करने का सटीक तरीका है कि संक्रमण कैसे विकसित होता है।
वायरल कैप्सिड प्रतिजन के एंटीबॉडी
वायरल कैप्सिड एंटीजन (कोट) के आईजीएम एंटीबॉडी एक तीव्र संक्रमण की शुरुआत में दिखाई देते हैं। डेढ़ महीने के बाद, वे अब नहीं मिलते हैं। लेकिन वे फिर से पलायन के मामले में हो सकते हैं।
पिछले एंटीबॉडी के गायब होने के तुरंत बाद आईजीजी जैसे एंटीबॉडी रोगियों में दिखाई देते हैं और हमेशा के लिए शरीर में बने रहते हैं। प्रारंभिक एंटीजन के आईजीजी एंटीबॉडीज का पता बीमारी के पहले दो हफ्तों में लगता है, और 3-4 महीने बाद वे गायब हो जाते हैं।
परमाणु प्रतिजन के लिए एंटीबॉडी
परमाणु प्रतिजन के लिए IgG एंटीबॉडी की उपस्थिति इंगित करती है कि रोगी पहले वायरस से संक्रमित था। ये इम्युनोग्लोबुलिन रोग की शुरुआत के लगभग छह महीने बाद बनते हैं।
एपस्टीन-बार वायरस विश्लेषण का डिक्रिप्शन
विश्लेषण की व्याख्या यह संबंधित है कि किसी विशेष प्रयोगशाला में थ्रेशोल्ड मानों के मानक क्या हैं।
यदि, अध्ययन के परिणामों के अनुसार, वायरस के एंटीबॉडी का स्तर स्थापित मूल्य से नीचे चला गया, इसका मतलब है कि कोई संक्रमण का पता नहीं चला था। जब वायरस के लिए एंटीबॉडी का स्तर सामान्य से अधिक होता है, तो यह माना जाता है कि ईबीवी का निदान किया गया है।
यदि संक्रमण का पता लगाने के लिए एक अध्ययन किया गया था, और एंटी-आईजीजी-वीसीए का परिणाम सकारात्मक था, और रोगी के पास बीमारी के कोई लक्षण नहीं हैं, तो वह एक स्पर्शोन्मुख वायरस वाहक है। एंटी-आईजीजी-ईए का पता लगाने का अर्थ है शरीर में एक पुराना संक्रमण।
योजना - वीईबी पर परीक्षा परिणामों की व्याख्या
| संक्रमण का रूप | के प्रति एंटीबॉडीज कैप्सिड प्रतिजन | आईजीजी कैप्सिड प्रतिजन एंटीबॉडी | के प्रति एंटीबॉडीज ईबीएनए आईजीजी प्रतिजन |
| गायब है | — | — | — |
| तीव्र चरण में | + | +/- | — |
| जीर्ण | +/- | +/- | + |
| ले जाया गया | — | +/- | + |
| स्पर्शोन्मुख वाहक | — | — | — |
यह याद रखना चाहिए कि परिणामों को समझने के लिए, अन्य विश्लेषणों के दौरान पहचाने गए संकेतकों को ध्यान में रखना आवश्यक है।
निष्कर्ष
रोगी की पूरी जांच के बाद ही डॉक्टर बीमारी के उपचार का सही निदान और निर्धारण कर सकता है। वीईबी की पहचान करने या बाहर करने के लिए, कई परीक्षणों को पारित करना आवश्यक है जो पूर्ण नैदानिक \u200b\u200bतस्वीर को देखने में मदद करेंगे। आमतौर पर वे प्रयोगशालाओं में बने होते हैं। इनमें से कुछ नैदानिक \u200b\u200bसंगठन रविवार को भी काम करते हैं और 3-4 दिनों में परिणाम देते हैं।
- Hexetidine।
- Stopangin।
- Geksoral।
- टैंटम वर्डे।
- Joks।
- Miramistin।
एंटीसेप्टिक्स और कीटाणुनाशक के साथ स्थानीय उपचार माध्यमिक संक्रमण के मामले में संकेत दिया गया है। संक्रामक मोनोन्यूक्लिओसिस में, टॉन्सिलिटिस सड़न रोकनेवाला है।
दर्द के साथ गले के उपचार के लिए दवाएं:
- तेराफ्लू लार - एक एंटीसेप्टिक और एक कीटाणुनाशक के साथ स्प्रे और गोलियाँ। इसमें लिडोकेन और पेपरमिंट होता है।
- स्ट्रेप्सिल्स प्लस - गोलियां और स्प्रे। दवा में एक एंटीसेप्टिक, कीटाणुनाशक और लिडोकाइन होता है।
- स्ट्रेप्सिल्स गहन — फ्लेबिप्रोफेन (एनएसएआईडी) युक्त गोलियां, जिनमें एनाल्जेसिक और विरोधी भड़काऊ प्रभाव होते हैं।
- flurbiprofen - एक गैर-स्टेरायडल विरोधी भड़काऊ दवा (एनएसएआईडी) वाली गोलियां। यह विरोधी भड़काऊ और एनाल्जेसिक प्रभाव है।
- टैंटम ® वर्डे - समाधान, स्प्रे, गोलियाँ। बेंज़िडामाइन होता है, जिसमें एक स्थानीय संवेदनाहारी प्रभाव होता है, श्लेष्म झिल्ली के दर्द और सूजन से राहत देता है।
- एंटी-सोर थ्रोट फॉर्मूला - गोलियां और लोज़ेंग। इसमें एंटीसेप्टिक क्लोरहेक्सिडिन और स्थानीय संवेदनाहारी पदार्थ टेट्राकाइन होता है।
- नव-angin — गोलियाँ। इसमें एंटीसेप्टिक्स, कीटाणुनाशक और मेन्थॉल शामिल हैं।
- kameton- एरोसोल। एंटीसेप्टिक क्लोरोबुटानोल हाइड्रेट, कपूर, मेन्थॉल, नीलगिरी तेल शामिल हैं।
उनकी रचना में दर्द निवारक युक्त स्थानीय तैयारी का उपयोग 3 साल से कम उम्र के बच्चों के लिए नहीं किया जा सकता है, क्योंकि लैंगिंगस्मस्म के विकास के खतरे के कारण
क्रोनिक एपस्टीन-बार वायरस के संक्रमण का उपचार
इम्यून करेक्टर्स
- रोगी की प्रतिरक्षा स्थिति को ठीक करने के लिए, इंटरफेरॉन-अल्फा की तैयारी का उपयोग किया जाता है, अक्सर इंटरफेरॉन इंड्यूसर्स के साथ संयोजन में। वे स्वस्थ कोशिकाओं में एंटीवायरल तैयारी के निर्माण में योगदान करते हैं, वायरस के प्रजनन को रोकते हैं, और प्राकृतिक हत्यारे कोशिकाओं और फागोसाइट्स के काम को उत्तेजित करते हैं।
- इम्युनोग्लोबुलिन गंभीर एपस्टीन-बार वायरस संक्रमण के मामले में निर्धारित हैं। ये दवाएं "मुक्त" वायरस को रोकती हैं जो रक्त, लिम्फ और इंटरसेलुलर तरल पदार्थ में होती हैं।
- थाइमस की तैयारी ( टिमोजेन, इम्युनोफैन, टैकटिविन और अन्य) - एक टी-सक्रिय प्रभाव वाली दवाएं और फेगोसाइटोसिस को उत्तेजित करने की क्षमता।
प्रतिरक्षा प्रणाली के ड्रग करेक्टर और उत्तेजक के साथ एपस्टीन-बार वायरस के संक्रमण का उपचार रोगी की प्रतिरक्षाविज्ञानी जांच और उसकी प्रतिरक्षा स्थिति के अध्ययन के बाद ही किया जाता है।
एंटीवायरल ड्रग्स
एपस्टीन-बार वायरस के संक्रमण के उपचार के लिए एंटीवायरल दवाओं को इंटरफेरॉन तैयारी की अप्रभावीता के मामले में संकेत दिया जाता है। कीमोथेरेपी वायरल डीएनए के संश्लेषण को रोकता है, जिसके परिणामस्वरूप सेल में वायरल प्रतिकृति की प्रक्रिया निलंबित हो जाती है। वर्तमान में, एंटीवायरल ड्रग्स - न्यूक्लियोसाइड एनालॉग्स - सबूत-आधारित गतिविधि के अधिकारी: एसाइक्लोविर (ज़ोविरेक्स), वैलेसीक्लोविर (वाल्ट्रेक्स), पेन्निकलोविर (वेक्टाविर), फेमीक्लोविर (फेमवीर)। एंटीवायरल दवाओं के साथ उपचार का कोर्स 14 दिन है।
हार्मोनल ड्रग्स
प्रेडनिसोलोन, हाइड्रोकार्टिसोन और डेक्सामेथासोन गंभीर संक्रमणों के लिए निर्धारित हैं - वायुमार्ग बाधा, न्यूरोलॉजिकल और हेमटोलॉजिकल जटिलताओं। इस समूह में ड्रग्स सूजन को कम करते हैं और अंगों को नुकसान से बचाते हैं।
cytostatics
साइटोस्टैटिक्स वायरल प्रतिकृति को कम करते हैं।
जीवाणुरोधी दवाओं
एक माध्यमिक संक्रमण की स्थिति में, जीवाणुरोधी दवाएं निर्धारित की जाती हैं। एपस्टीन-बार वायरस संक्रमण के साथ, स्ट्रेप्टोकोकी, स्टेफिलोकोसी, और कैंडिडा कवक अक्सर पाए जाते हैं। पसंद की दवाएं 2 से 3 पीढ़ियों, मैक्रोलाइड्स और एंटिफंगल दवाओं के सेफलोस्पोरिन हैं। मिश्रित माइक्रोफ़्लोरा के साथ, दवा मेट्रोनिडाजोल संकेत दिया गया है।